Linfedema
Il linfedema è un accumulo di fluidi extracellulari nei tessuti causato da un danno o un difetto a carico dei vasi linfatici. È caratterizzato dalla formazione di edema nella sede interessata, come le gambe, braccia, viso, tronco, o genitali, e da uno stato di infiammazione cronica.
Negli stadi più avanzati si accompagna a un rimodellamento dei tessuti che diventano fibrosi e si induriscono. Il linfedema è un problema che accompagna per il resto della vita un paziente curato per cancro su sette, circa.
- 1 Quali sono le cause del linfedema?
- 2 Quali sono i sintomi del linfedema?
- 3 Come si effettua la diagnosi di linfedema?
- 4 Come si cura il linfedema?
- 5 Quali sono le possibili conseguenze del linfedema?
- 6 Fonti
Quali sono le cause del linfedema?
Si distinguono due forme di linfedema:
- linfedema primario, causato da malattie congenite e/o ereditarie che interferiscono con la formazione dei vasi linfatici;
- linfedema secondario, dovuto a un danno alla vascolatura linfatica.
La forma più comune di linfedema primario è il linfedema precoce, con esordio prima dei 35 anni di età, che si manifesta tipicamente in occasione della pubertà o di una gravidanza. Ha un’incidenza di circa un caso ogni 100.000 maschi e un caso ogni 400.000 femmine. Nel 10% dei casi è dovuto a una mutazione genetica ereditaria del gene del gene FOXC2.
Il linfedema secondario può essere la conseguenza di infezioni acute e croniche, traumi, ipertensione venosa cronica, cancro e terapie anti-cancro. Nei paesi in via di sviluppo la filariosi, cioè l’infezione dal parassita filaria, è una causa molto comune di linfedema, mentre nei paesi sviluppati il linfedema è spesso il risultato delle terapie oncologiche; anche l’invasione della rete linfatica da parte delle metastasi o, più raramente, del tumore primitivo, può produrre una forma grave di linfedema, detta linfedema maligno.
Nei pazienti con tumore l’intervento chirurgico di rimozione dei linfonodi regionali (linfoadenectomia) e la radioterapia rimuovono o danneggiano componenti funzionali del sistema linfatico causando il linfedema. I progressi nelle cure hanno ridotto il rischio di questa complicanza, ma sono ancora molti i pazienti che ne soffrono. I tumori più frequentemente associati a linfedema sono il tumore della mammella, il tumore della prostata, il tumore del testicolo, il tumore dell’utero, il tumore della cervice, il linfoma, il melanoma e vari tumori del distretto testa-collo.
Si stima che circa una donna con tumore del seno su cinque, dopo essere stata sottoposta a dissezione di cinque o più linfonodi ascellari, sviluppi linfedema nei due anni successivi all’intervento. Il rischio di linfedema secondario al tumore della mammella è più alto per le pazienti sottoposte a trattamenti aggressivi, come la dissezione di molti linfonodi ascellari e per quelle con problemi di obesità; infine, sembra che una predisposizione genetica possa concorrere all’aumentato rischio di linfedema.
Quali sono i sintomi del linfedema?
Il linfedema si presenta con un gonfiore localizzato della parte colpita. La presentazione più frequente del linfedema primario precoce è l’edema delle caviglie o dei piedi. Inoltre, può essere presente infiammazione cronica, che può causare fastidio e dolore. L’accumulo di linfa può essere così importante da causare deficit funzionali, ossia difficoltà a muovere l’arto e, nel caso delle gambe, a camminare.
Come si effettua la diagnosi di linfedema?
La diagnosi si basa essenzialmente sulla presentazione clinica, in particolare sulla differenza di volume dell’arto coinvolto rispetto all’altro. Un semplice test che può essere eseguito dal medico è la valutazione del segno di Stemmer: si cerca di sollevare verso l’alto la plica cutanea di un dito: se ciò non è possibile questo indica la presenza di linfedema.
Due esami strumentali utili alla diagnosi sono la linfoscintigrafia e la linfangiografia, detta anche linfografia, che permettono di visualizzare i vasi linfatici e valutare la loro capacità di drenaggio.
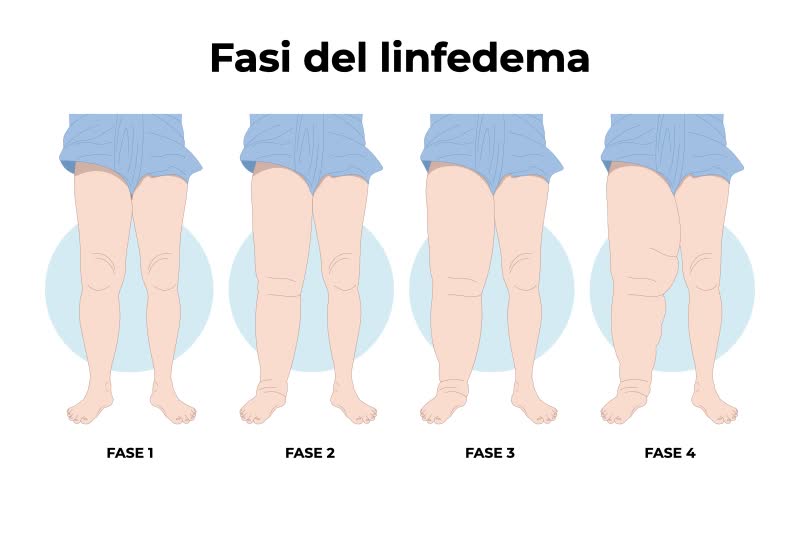
Come si cura il linfedema?
Non esiste una cura per ripristinare le parti del sistema linfatico rimosse o compromesse, ma esistono dei trattamenti per ridurre l’accumulo di linfa, alleviare i sintomi del linfedema e migliorare la qualità della vita del paziente.
A questo scopo si utilizzano principalmente terapie conservative come la terapia complessa decongestiva (CDT), che si basa su linfodrenaggio manuale, bendaggio compressivo e ginnastica decongestiva, e la compressione pneumatica intermittente (IPC), che sfrutta delle camere d’aria per esercitare una pressione controllata e calibrata che aiuta il riassorbimento della linfa.
Solitamente la terapia è divisa in una fase intensiva, che punta a ridurre il volume del linfedema, e una di mantenimento, con cui si mantengono i risultati ottenuti. È inoltre importante curare la pelle, applicando emollienti e cercando di prevenire le ferite cutanee.
In casi selezionati si può ricorrere a interventi di microchirurgia per favorire il linfodrenaggio. Si possono creare dei collegamenti, detti anastomosi, tra i vasi linfatici e le vene, o trasferire nell’area interessata del linfedema dei vasi linfatici prelevati da un arto non coinvolto; in quest’ultimo caso si parla di bypass linfatico.
Il trattamento del linfedema può comprendere anche la liposuzione, in quanto il linfedema favorisce l’accumulo progressivo di grasso sottocutaneo, motivo per cui le tecniche conservative possono perdere di efficacia nel tempo.
Quali sono le possibili conseguenze del linfedema?
Il linfedema peggiora la qualità della vita perché causa fastidio e interferisce con la capacità di svolgere le attività quotidiane, oltre a provocare inestetismi che possono essere motivo di sofferenza psicologica. A seguito del linfedema possono insorgere cellulite, un’infezione della cute, da non confondere con l’inestetismo dei tessuti ricchi di tessuto adiposo, e anche sepsi.
Fonti
- Shikino K, Ikusaka M. Primary lymphoedema. BMJ Case Rep. 2018 Jul 30;2018:bcr2018225843. doi: 10.1136/bcr-2018-225843. PMID: 30061138; PMCID: PMC6067322.
- Rockson SG, Keeley V, Kilbreath S, Szuba A, Towers A. Cancer-associated secondary lymphoedema. Nat Rev Dis Primers. 2019 Mar 28;5(1):22. doi: 10.1038/s41572-019-0072-5. PMID: 30923312.
- Associazione Italiana Malati di Cancro (AIMAC) – Il linfedema